当院では2019年度より、リウマチ膠原病内科外来を行っています。
担当医は新潟県立リウマチセンター勤務を経て、新潟大学医歯学総合病院で10年以上にわたってリウマチ膠原病診療の経験を積んだ、日本リウマチ学会認定専門医です。関節リウマチを始め、全身性エリテマトーデス、血管炎、筋炎、シェーグレン症候群、ベーチェット病や自己炎症症候群など、多岐にわたる膠原病全般の診療を行っています。
当院では2019年度より、リウマチ膠原病内科外来を行っています。
担当医は新潟県立リウマチセンター勤務を経て、新潟大学医歯学総合病院で10年以上にわたってリウマチ膠原病診療の経験を積んだ、日本リウマチ学会認定専門医です。関節リウマチを始め、全身性エリテマトーデス、血管炎、筋炎、シェーグレン症候群、ベーチェット病や自己炎症症候群など、多岐にわたる膠原病全般の診療を行っています。
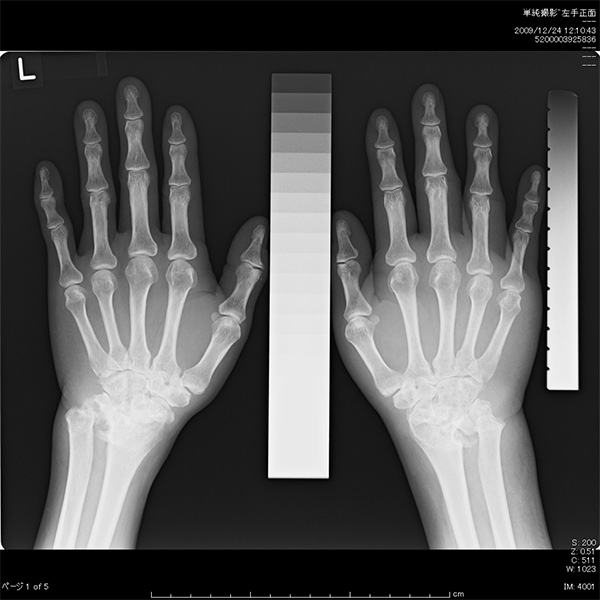
関節リウマチは日本人の150~200人に1人がかかる、非常に“ありふれた”病気です。しかし、実際に症状や検査所見などと合わせて適確にリウマチを診断することは決して簡単ではありません。また、近年リウマチの薬物治療がどんどん進歩する一方で、リウマチに伴う全身の臓器合併症や薬物の副作用、感染症など、多岐に渡って注意深くきめ細かな診療が必要です。当院では、経験豊富なリウマチ専門医による診療を中心に、腎臓内科、呼吸器内科、消化器内科、整形外科などの他科とのスムーズな連携により、最新の薬物治療から手術治療に至るまで、患者様1人1人に合わせた最善の治療を提供します。
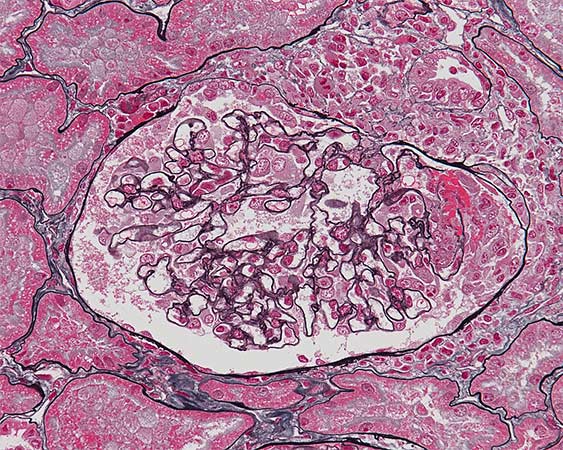
人間の身体には「免疫」というシステムがあり、体内にバイ菌などの「異物」が侵入してくると、このシステムが反応して血液中のリンパ球という細胞が「抗体」という、いわばバイ菌をやっつけるミサイルを産生して体を守ります。膠原病の患者様ではこの「免疫」システムに異常が起きて、自分の体を攻撃する「自己抗体」が産生され、これが体内の色々な臓器を攻撃して病気を起こします。膠原病の中でも患者数が最も多いのが関節リウマチで、「自分の関節を攻撃する自己抗体」が産生され、体中の関節の腫れや痛み、変形をきたします。
関節リウマチの症状といえば「関節痛」ですが、その中でもリウマチに特徴的なのは「手」です。具体的には手首や手指の関節に左右対称に、腫れと痛みが見られます。関節リウマチが疑われたら、採血をして自己抗体や炎症反応を検査します。リウマチではリウマトイド因子と抗CCP抗体の2つの自己抗体が知られています。リウマトイド因子は時に病気のない健康な人でも陽性になりますが、抗CCP抗体が陽性、かつ前述の関節症状が見られる場合には、リウマチが強く疑われます。炎症反応は、血沈もしくは血清CRP値の上昇の有無を確認します。
典型的な関節症状があり、抗CCP抗体と炎症反応が陽性であれば、関節リウマチの診断は比較的簡単です。しかし実際には自己抗体が陰性でもリウマチの場合もありますし、関節の腫れとむくみの区別がつかないなど、簡単には診断できないこともよくあります。皆さんの周りで、関節が痛いけど何の病気かよくわからない、などお悩みの方がいらっしゃいましたら是非、「リウマチ専門医」に紹介してもらうことをお勧めします。
関節リウマチは関節だけの病気ではなく、体の重要な臓器にも病変を起こします。
代表的なのが肺病変(リウマチ肺)です。 関節リウマチの患者様では、リウマチと診断された時点で約3割以上の方が何らかの肺病変を合併していることがわかっています。時にリウマチの治療方針に影響を及ぼすことがあるので、関節リウマチと診断されたら1度は詳しい肺の検査を受けましょう。
また、大変稀ですが全身の血管炎を合併することがあり、「悪性関節リウマチ」と呼ばれます。目の強膜炎、難治性の皮膚潰瘍や、手足の痺れなどの神経障害などが見られ、専門医による治療が必要です。
リウマチの薬物治療は①痛み止め、②ステロイド、③抗リウマチ薬、④生物学的製剤・JAK阻害薬、の4本立てです。「痛み止め」は文字通り「痛みを止める」だけで、リウマチをよくする効果はありませんので、症状が改善したら減量~中止を目指します。「ステロイド」は膠原病全般で広く用いられる薬で、強力な抗炎症作用と即効性があるためリウマチでも少量使用することがありますが、症状が落ち着いたら減量~中止を目指します。稀に、リウマチ肺の悪化や悪性関節リウマチなどの特殊な病態に対して高用量のステロイド治療を行うことがあります。
リウマチ診療のかなめとなるのが「抗リウマチ薬」です。痛み止めのような即効性はありませんが、長期的にリウマチの異常な免疫を抑える効果を持つ、治療に欠かせない薬です。その中で最も効果が高いのが「メトトレキサート(リウマトレックス)」で、週に1回内服することでリウマチの勢いを抑えます。大変良く効く薬ですが、間質性肺炎という特殊な肺炎や、B型肝炎ウイルスの再活性化などの厄介な副作用が知られており、開始前に副作用の危険因子がないか事前に調べることが、日本リウマチ学会のガイドラインで推奨されています。この他にも全部で10種類以上の抗リウマチ薬があり、これらを単独で、時には組み合わせながら治療を行ないます。
生物学的製剤は従来のリウマチ薬と異なり、関節の痛みや腫れの原因物質である「炎症性サイトカイン」を直接抑制する画期的な薬です。主にTNFα(ティーエヌエフアルファ)とIL-6(インターロイキン6)のどちらかを抑制する製剤が主流で、1~2週に1度、自分で注射します。一方JAK阻害薬は、免疫細胞が炎症性サイトカインを作らないようにデザインされた薬で、こちらは飲み薬です。どちらも抗リウマチ薬と併用することで非常に高い治療効果が得られ、患者様によっては1~2週間以内に関節の腫れや痛みだけでなく、体のだるさなどが劇的に改善します。さらには関節破壊や変形の抑制効果もあります。一方で、既存の薬物と比べて免疫抑制作用が強く、感染症に注意が必要です。また非常に高価なので、患者様とよく相談しながら、必要なタイミングで副作用に十分注意しつつ使用しています。
患者様の年齢、病気の進行度や合併症などはもちろん、患者様の望むライフスタイル、例えば「今まで通りに働きたい」「家事や育児を苦痛なくこなしたい」「大好きなスポーツを続けたい」といった希望に最大限応えられるよう治療を進めるのは「リウマチ専門医」の最も重要な仕事です。皆さんも主治医とよく相談し、納得のいく治療法を選んでしっかり治療しましょう。
リウマチの治療目標はまず、「寛解導入」と言って、病気が完全に落ち着いた状態を作ることです。その後「寛解維持」すなわち、寛解状態がそのまま、維持されることを目指します。つまり、ある程度長期間に渡り薬物療法を続ける必要があります。しかし、寛解が最低でも半年以上維持されている場合には、すぐに全てというわけには行きませんが、徐々に、薬物の減量や中止について相談していくことは可能です。自分勝手に治療を中断せずに、主治医とよく相談しながら適切に治療を継続するのが、長期にわたって寛解を維持するコツです。